●眼瞼下垂とは
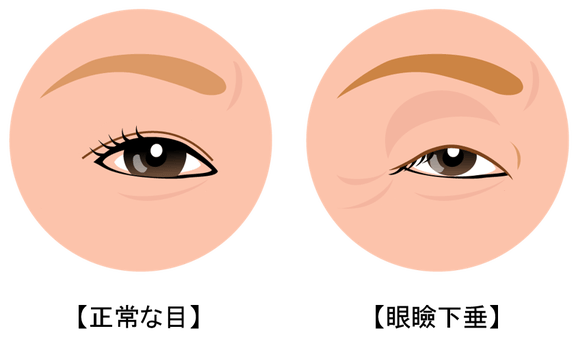
眼瞼下垂とは、上瞼が正常な位置よりも下がり、瞳を部分的または完全に覆ってしまう状態を指します。視野が狭くなるため、よく見えるように無意識に首や頭を前に出して凝視することがあるので各部位に負担がかかり、頭痛や肩こり、眼精疲労の原因になります。
また、目を開こうと眉毛を上げることが多いので、額にシワが寄って険しい表情になってしまうことがあります。
視界を確保するために無意識に前頭筋(額の筋肉)を使って瞼を持ち上げようとするので、かえって瞼が下がっていることが目立たなくなり、鏡を見ても気付きにくくなります。額のシワや三白眼が目立つように感じたら眼瞼下垂を疑って、眼精疲労が深刻化しないうちに早めに当院までご相談ください。
●眼瞼下垂症の種類
【後天性眼瞼下垂】
後天性眼瞼下垂とは、生まれつきは瞼が開いていたにもかかわらず、後に瞼が下がってくる状態を指します。発生頻度が最も高いのが、上瞼を持ち上げる筋肉(上眼瞼挙筋)と瞼を繋ぐ腱膜(腱膜挙筋)が緩んだり外れたりすることで発生する腱膜性眼瞼下垂です。加齢による筋力の低下や皮膚のたるみ、コンタクトレンズの長期装用などが原因で起こります。また、白内障や緑内障、硝子体手術などの眼科手術を受けた後、周辺組織にかかった物理的なストレスにより発症することがあります。
【先天性眼瞼下垂】
先天性眼瞼下垂とは、生まれつき上瞼が十分に開かず、物が見えにくくなる状態です。片眼性と両眼性があり、約80%が片側性です。眼瞼挙筋という瞼を挙げる筋肉の発達異常や、その筋肉を支配する神経の異常が原因で発症し、弱視や斜視を引き起こす可能性があります。視力に影響がない場合はすぐに手術を受ける必要はありません。弱視や斜視などがある場合は、定期的に眼科を受診して適切な手術時期を医師と相談する必要があります。
【偽性眼瞼下垂】
偽性眼瞼下垂とは、実際には眼瞼挙筋やその腱膜に異常がないにもかかわらず瞼が下がって見える状態を指し、真の眼瞼下垂とは異なります。偽性眼瞼下垂の原因が眼瞼痙攣の場合は、手術も補助的な治療に止まるため根治的に治す方法はありません。
【医原性眼瞼下垂】
医原性眼瞼下垂とは、二重瞼埋没法などの施術後に腫れが引いても目の開きが悪い状態になることを指し、時には眼瞼痙攣や頭痛を伴うことがあります。埋没した糸を外す手術を行うことが改善法の1つです。
●以下のような症状があれば当院までご相談ください
- 視野狭窄・視野障害(特に上方視野が狭くなる)
- 瞼が重い、目を開けづらい
- 目を開ける努力や代償姿勢が原因で頭痛や肩こりを生じる
- 眠たそうな見た目になる
- 左右の目の大きさが異なり不自然に見える
- 額や眉毛を上げて瞼を持ち上げようとするため額のシワが目立つ
●眼瞼下垂症の診断
眼瞼下垂症であるか否かの診断は、瞼縁角膜反射距離(MRD)、瞼裂高、挙筋機能検査の3種類の検査によって実施します。
【MRD-1】
MRD(瞼縁角膜反射距離)とは瞳孔の中心(角膜反射)から瞼の縁までの距離を指し、眼瞼下垂の重症度を評価する指標として用いられます。MRDにはMRD-1とMRD-2があり、MRD-1は上眼瞼縁、MRD-2は下眼瞼縁の距離を指します。MRDの測定結果と眼瞼下垂の重症度については、約2.7〜5.5mmが正常、約1.5〜2.7mmで軽度下垂、約-0.5〜1.5mmで中等度下垂、-0.5mm以下は重度下垂と判定されます。
一般的に用いられるのはMRD-1であり、両眼の左右差や目の開閉状況を確認するために、角膜反射から上瞼の縁(上眼瞼縁)までの距離を測定します。MRD-2は、上下左右の眼瞼の相対的位置関係を判定するため補足的に用いられます。
【瞼裂高】
瞼裂高とは黒目の最下端から上眼瞼縁までの垂直距離のことで、目の開き具合を数値化し、眼瞼下垂の程度を判定する際に用いられます。約10mm以上が正常、約6〜9mmで中等度~軽度下垂、 5mm以下は重度下垂と判定されます。
【挙筋機能検査】
挙筋機能検査(Levator Function Test)とは、上瞼を持ち上げる筋肉である眼瞼挙筋の働きを評価するための検査です。眼瞼挙筋が正常に機能しているかを調べることで、眼瞼下垂の原因や重症度を診断し、治療方針を立てる際に役立ちます。
以下が検査手順となります。
1.額の力を使わないように注意しながら眉毛の上を親指で押さえる
2.その状態のまま、最も上を見た時と最も下を見た時の上眼瞼縁の移動距離を測る
検査結果の判定については、8mm以上で正常、4〜7mmで中等度~軽度下垂、3mm以下で重度下垂となります。
※腱膜性眼瞼下垂症は、上眼瞼挙筋の挙上機能が低下することが原因で瞼が下がります。
腱膜付着部が少しずれただけでは挙上機能には問題がなく、挙上機能の低下は筋肉そのものか神経系の問題という診断がなされます。
※上瞼が突然下がった時は、腱膜性眼瞼下垂ではなく動眼神経麻痺の疑いがあります。
脳動脈瘤・脳梗塞・糖尿病などが発症していないか、CT検査・MRI検査や血液検査などの精密検査を実施して確認します。
※眼瞼下垂の程度の日内変動(朝晩の軽重の差)が大きい場合は、重症筋無力症の可能性があります。
確認のためには血液検査を行います。
●眼瞼下垂はトレーニングにより自力で治せる?
眼瞼下垂がトレーニングやマッサージにより自力で治せるかどうかは、原因や重症度によります。加齢や筋力低下による軽度の症状では、瞼や目元周辺の筋肉を鍛えるトレーニングや、瞼の血行を促進するマッサージが症状改善の一助となる可能性がありますが、そもそも瞼を上げる筋肉である眼瞼挙筋は腕や足の筋肉のように鍛えて太くしたり強くしたりすることが難しく、医学的な根拠には乏しいのが実情です。
代表的な眼瞼下垂である腱膜性眼瞼下垂の場合、腱膜が伸びてしまったり切れてしまったりすることで発症します。眼瞼下垂のトレーニングやマッサージをすると、瞼に余計な負荷がかかり、かえって眼瞼下垂の進行を早めてしまう恐れがあります。自己判断で進めるより、まずは医師に相談し、適切な治療法を選ぶことが大切です。
以下では、ネット上などで流布されている眼瞼下垂の代表的な自力治療法を取り上げ、そのデメリットや注意点などを説明します。
【眼瞼下垂セルフマッサージ】
眼瞼下垂セルフマッサージは、目元の血流を改善し筋肉をリラックスさせることで、軽度の眼瞼下垂や目の疲れによる瞼の重量感を軽減するという効果が紹介されています。しかし、眼瞼下垂はゴムのような筋膜が伸び切ったり離断したりして発症するため、過度なマッサージは症状をかえって悪化させたり、眼瞼下垂の進行をむしろ促してしまう恐れがあります。専門的知識のない方が決して不用意に行うものではありません。
【眼瞼下垂対策テープ】
眼瞼下垂対策テープとは、市販のサージカルテープなどを用いて瞼を引っ張り上げる方法のことを指します。眼瞼下垂の症状を一時的に軽減することができ、軽度の眼瞼下垂に効果があるとされています。
しかし根本的な解決には繋がらない上、テープの使用を続けると瞼の皮膚に負担が蓄積され、かぶれや腫れを引き起こす可能性があります。そもそも重度の眼瞼下垂には効果が期待できず、かえって症状を悪化させるリスクすらあります。
●眼瞼下垂の根治には手術治療が必要
眼瞼下垂の自力治療は困難であり、根本的な改善のためには手術治療が必要となります。当院では、症状や原因に応じた最適な手術法を行っています。
【挙筋前転術(きょきんぜんてんじゅつ)】
挙筋前転術とは、上瞼を持ち上げる筋肉である眼瞼挙筋や挙筋腱膜が緩んだり外れたりしている場合に、腱膜を再固定して瞼の位置を適切に整える術式です。上瞼の二重のライン上を切開して挙筋腱膜を前方に引っ張り、瞼板(瞼を支える軟骨)に縫い付けます。これによって、視界や外見を大きく改善することが期待できます。
※筋肉性眼瞼下垂の手術には対応致しかねますので、診断結果に応じて必要があれば、近隣の大学病院をはじめ他院を紹介します。予めご承知おきください。
【前頭筋吊り上げ術(ぜんとうきんつりあげじゅつ)】
前頭筋吊り上げ術は、上眼瞼挙筋がほとんど機能していない重度の眼瞼下垂を発症している場合に行われる手術法です。術式は、額の筋肉である前頭筋と瞼板を、大腿部などから採取した筋膜やゴアテックスなどの人工糸で連結します。こうして前頭筋の力を利用して眉毛を引き上げ、視界を確保します。
※筋肉性眼瞼下垂の手術には対応致しかねますので、診断結果に応じて必要があれば、近隣の大学病院をはじめ他院を紹介します。予めご承知おきください。
【余剰皮膚切除術(よじょうひふせつじょじゅつ)】
余剰皮膚切除術は、瞼のたるみを取り除くために、余分な皮膚を切除する手術です。上眼瞼皮膚を切除するタイプと、眉毛下で皮膚を切除するタイプとがあります。座った状態もしくは立った状態で余っている皮膚のどの部分を切除するかを決定します。必要に応じて眼輪筋の一部も切除することがあります。最後は切開部分を細い糸で丁寧に縫合して終了します。この術式は視界の改善だけでなく、目元を若々しく見せる美容的な効果も期待できます。
●眼瞼下垂の手術が保険適用となる条件
眼瞼下垂の手術全てに保険が適用されるわけでなく、以下のように条件があります。
- 眼瞼下垂症と診断されていること
- 手術の目的が美容目的ではなく、あくまでも治療が必要とされる病気や怪我の治療であること
- 治療法が、国が承認した治療法であり、厚生労働省より承認されている医薬品が使用していること
保険適用の有無については診断後の判断となります(症状のない方は自費診療)。難しい症例の治療が必要な方は近隣の大学病院を紹介いたします。
●手術までの流れ
【初診】
まず、医師が問診や各種測定・検査を通じて、眼瞼下垂の程度や原因を診断します。
次に、症例に応じて最適な術式を決定します。2~3週間後くらいに手術の予約を入れ、最後に術前採血をして初診終了となります。
【手術】
手術当日は受付等を済ませた後、麻酔をして手術に臨みます。手術時間は挙筋前転術の場合、両眼で1~2時間程度です。
術後ケアを終えた後、帰宅する場合には瞼の上にガーゼのカバーを貼ります。
【術後当日】
術後当日は、腫れや疼痛予防のため傷口を清潔に保ち、医師から処方された抗生物質を服用して安静に過ごしましょう。
出血予防のため体温上昇を起こさないよう、入浴や飲酒、過度の運動は控える必要があります。
【抜糸まで】
抜糸までの期間は傷口に軟膏を塗りながら、慎重にケアを行います。
術後1〜2日程度で傷口は落ち着きますので、そうなったらガーゼを外し、通常通りの洗顔・シャワーが可能となります。
【抜糸、抜糸後】
術後6〜10日程度で抜糸となりますので、そうしたら化粧も可能です。
ただし、術後半年までは後戻りの可能性があるので、数ヶ月おきの再診をお勧めします。
●手術のリスク・副作用
感染、腫れ・出血、ドライアイ、兎目(瞼が完全に閉じられない状態)、再発リスク
●眼瞼下垂の悪化を防ぐために
一度発症した眼瞼下垂は、手術以外の方法で改善もしくは完治することはありません。
眼瞼下垂を発症させない、あるいは症状を悪化させないためにも日頃からの予防措置が必要となります。
以下に眼瞼下垂を悪化させる3つのNG行動をご紹介しますので、是非とも参考にしてください。
- アイプチなどで強く瞼を引っ張り上げる
- ハードコンタクトレンズの長期にわたる使用
- 強く目を擦る
【アイプチなどで強く瞼を引っ張り上げる】
アイプチを使用する時、瞼を大きく引っ張り上げてテープを貼る動作が繰り返されます。この物理的な力が眼瞼挙筋に負荷をかけます。また、剥がす際の摩擦や引っ張りが瞼の薄い皮膚を劣化させ、皮膚が伸びてたるむ原因になります。
ただし、アイプチを使用すると一時的に目が開きやすくなることから、軽度の下垂が緩和される可能性があります。そのため、絶対的な禁忌事項というわけではありませんが、使用の際には細心の注意を払う必要があります。
【ハードコンタクトレンズの長期にわたる使用】
ハードコンタクトレンズはソフトコンタクトレンズに比べて硬い構造のため、装着時に上瞼とレンズが接触します。そのため、まばたきをするたびに瞼の内側(結膜)や腱膜に摩擦が生じ、それが腱膜や周辺組織を傷つけることで、腱膜が瞼板から剥がれて腱膜性眼瞼下垂を引き起こす可能性があります。
また、ハードコンタクトレンズを装着・取り外しする際に瞼を頻繁に引っ張る動作が必要になるため、この物理的な力が眼瞼挙筋腱膜に負担をかけます。
そうならないためにも、コンタクトレンズ装着方法の見直しが必要であり、上瞼を必要以上に引っ張らないようにし、できれば下瞼を下げて外すなど、丁寧な装着・取り外しを心掛けましょう。また、ハードコンタクトレンズの使用頻度や装用時間を減らして目を休ませる時間を確保したり、ソフトレンズに切り替えたり眼鏡を併用することで瞼の負担を減らすことも重要です。
【強く目を擦る】
目を強く擦る行為は、瞼やその周囲の組織に過剰な負担をかけ、眼瞼下垂の発症や悪化の要因となる可能性があります。
アトピー性皮膚炎や花粉症などのアレルギー症状による目のかゆみに悩まされている方は、できるだけ瞼を擦らないように、内服薬・外用薬を使用してかゆみを緩和するよう日頃から注意していくことも重要です。アイメイクを落としたり洗顔後にタオルで顔を拭いたりする際も、可能な限り瞼に優しく触れるようにし、瞼への負担を減らしましょう。
つけまつ毛やまつ毛エクステも瞼への負担が大きく、眼瞼下垂悪化の一因になりかねません。
いずれにしても、眼瞼挙筋に対する過度な負担が眼瞼下垂発症や悪化に繋がる可能性が高いので、目の周辺の皮膚や筋肉に対する配慮が必要です。日頃から上記3点に注意して、眼瞼下垂の発症や悪化予防に努めましょう。